

La Parodontite (comunemente chiamata “piorrea”) al contrario della gengivite, colpisce oltre ai tessuti superficiali ( gengiva) anche i tessuti “profondi” (osso, legamento parodontale). Le cause della Parodontite sono essenzialmente due : predisposizione genetica, accumulo di placca e tartaro. Esistono poi dei fattori “di rischio” come fumo e diabete che possono aggravare il decorso della patologia.
I segni clinici della parodontite sono : Recessione gengivale Migrazioni dentarie (denti che si spostano dalla posizione originaria) mobilità Sebbene questi segni siano caratteristici della parodontite, essi possono non essere sempre presenti , dal momento in cui l’unico segno clinico SEMPRE PRESENTE è la perdita ossea ( che si manifesta con la formazione di “tasche parodontali”) . Ciò rende la parodontite una malattia “silente” , difficile da identificare per il paziente, che non avverte problemi né dolori di alcun tipo. Da ciò risulta essere fondamentale la figura del Parodontologo, che grazie ad una diagnosi parodontale approfondita può valutare accuratamente lo stato parodontale del paziente, riuscendo cosi ad effetture diagnosi di Parodontite in una fase che risulta essere ancora recuperabile, riducendo al minimo il rischio di perdita dei denti da parte del paziente ( esito finale della malattia).
Sondaggio Parodontale Sistematica fotografica Sistematica radiografica La “sonda parodontale” resta , ad oggi, lo strumento FONDAMENTALE per fare diagnosi clinica di Parodontite. Uno studio condotto anni fa dalla Società Italiana di Parodontologia ha evidenziato come meno del 30% dei dentisti italiani possegga in studio la sonda parodontale, da cui l’importanza del Parodontologo come odontoiatra specialista in grado di diagnosticare e trattare questa patologia.
Sebbena la Parodontite sia una malattia cronica, è fondamentale tenere sotto controllo questa infezione, in quanto se non trattata la Parodontite porta, come fase ultima, alla PERDITA DI TUTTI GLI ELEMENTI DENTARI. La parodontite , pertanto, una volta diagnosticata va trattata. Se diagnosticata “precocemente”, o nelle sue fasi iniziali, sarà sufficiente una terapia “non chirurgica” ( ablazione del tartaro, levigature delle radici) . Se diagnosticata in fase avanzata la sola terapia non chirurgica non sarà sufficiente . La moderna tecnologia e gli enormi passi avanti fatti nell’ambito della ricerca ci consentono di recuperare , quando possibile, il tessuto osseo perso attraverso interventi di “rigenerazione ossea”.
Attualmente le società scientifiche internazionali non ritengono il laser una tecnica che migliori la prognosi rispetto ai trattamenti standard. Ad oggi, quindi, non è possibile ritenere il laser uno strumento sostitutivo delle tradizionali tecniche di rimozione meccanica del tartaro e cemento tossico dalle radici dei denti, pur avendo livelli di compliance migliore da parte dei pazienti.
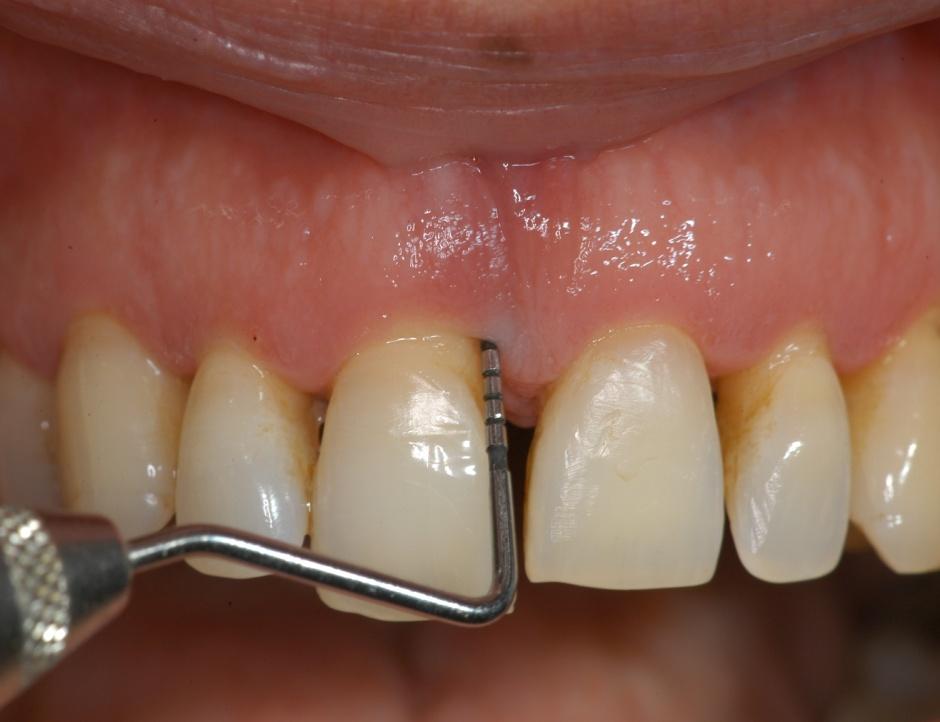
tasca di 9mm
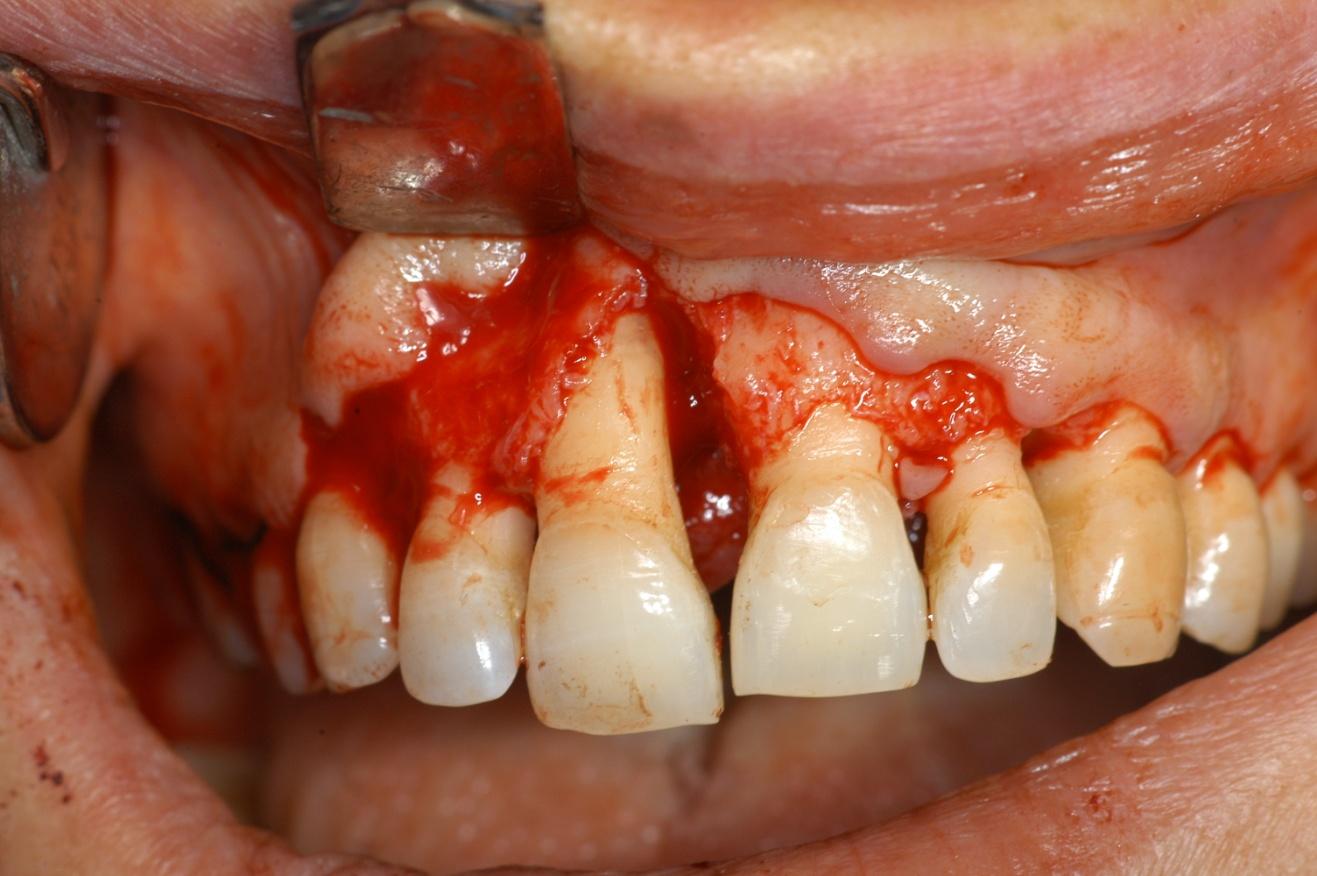
entità della perdita ossea
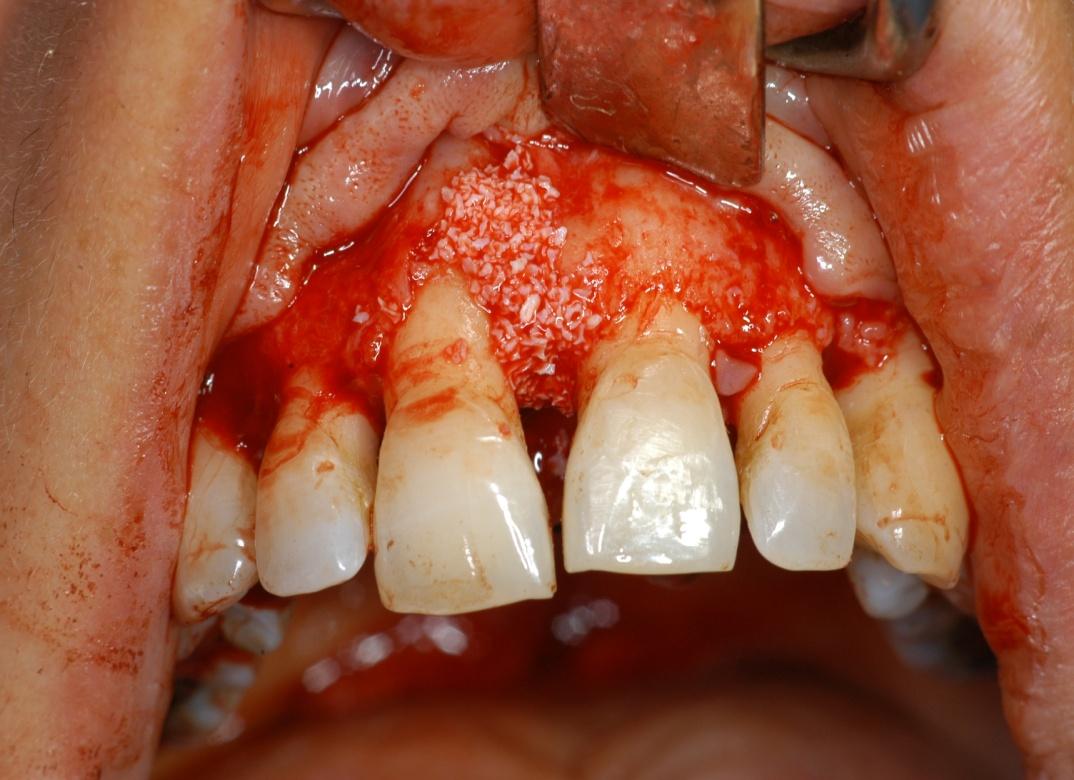
applicazione osso sintetico
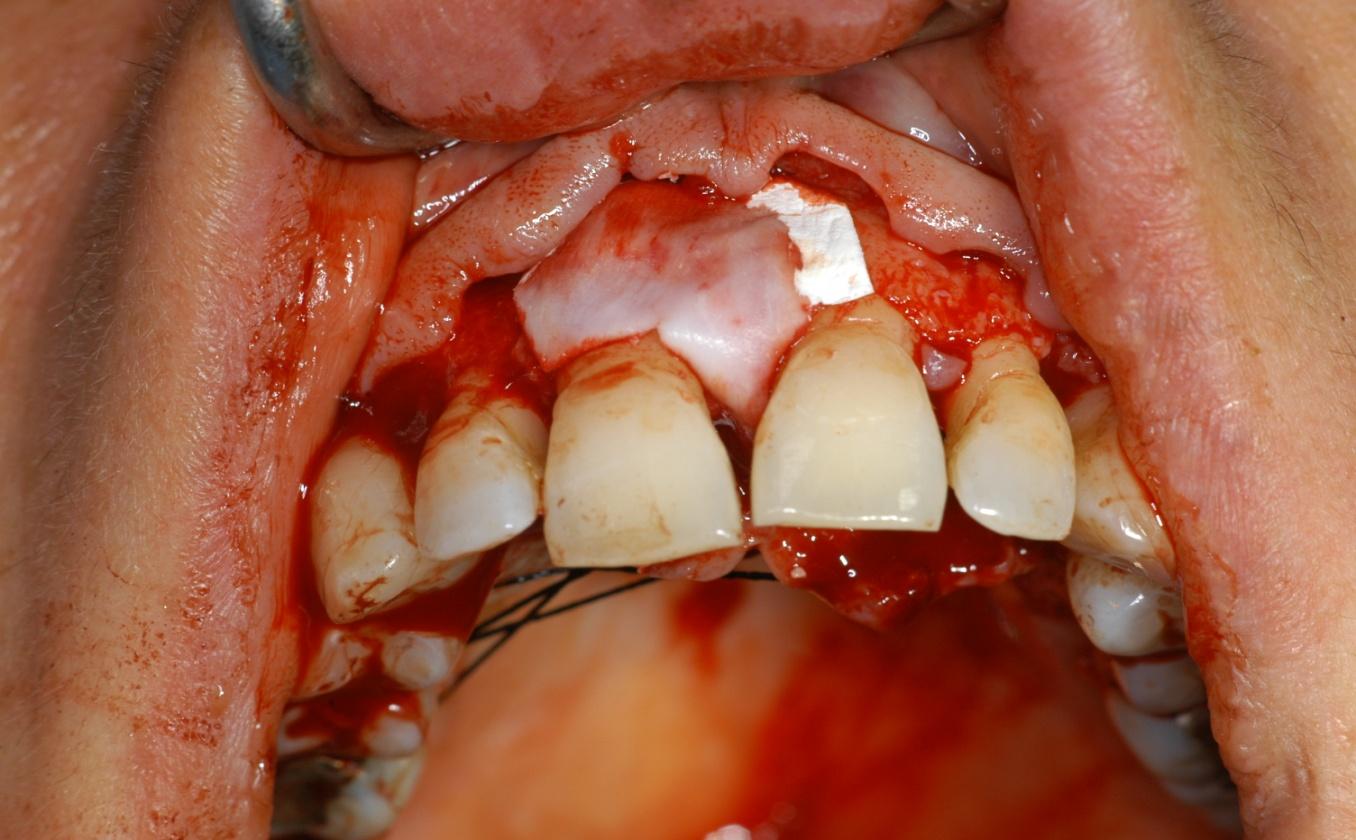
applicazione membrana in collagene
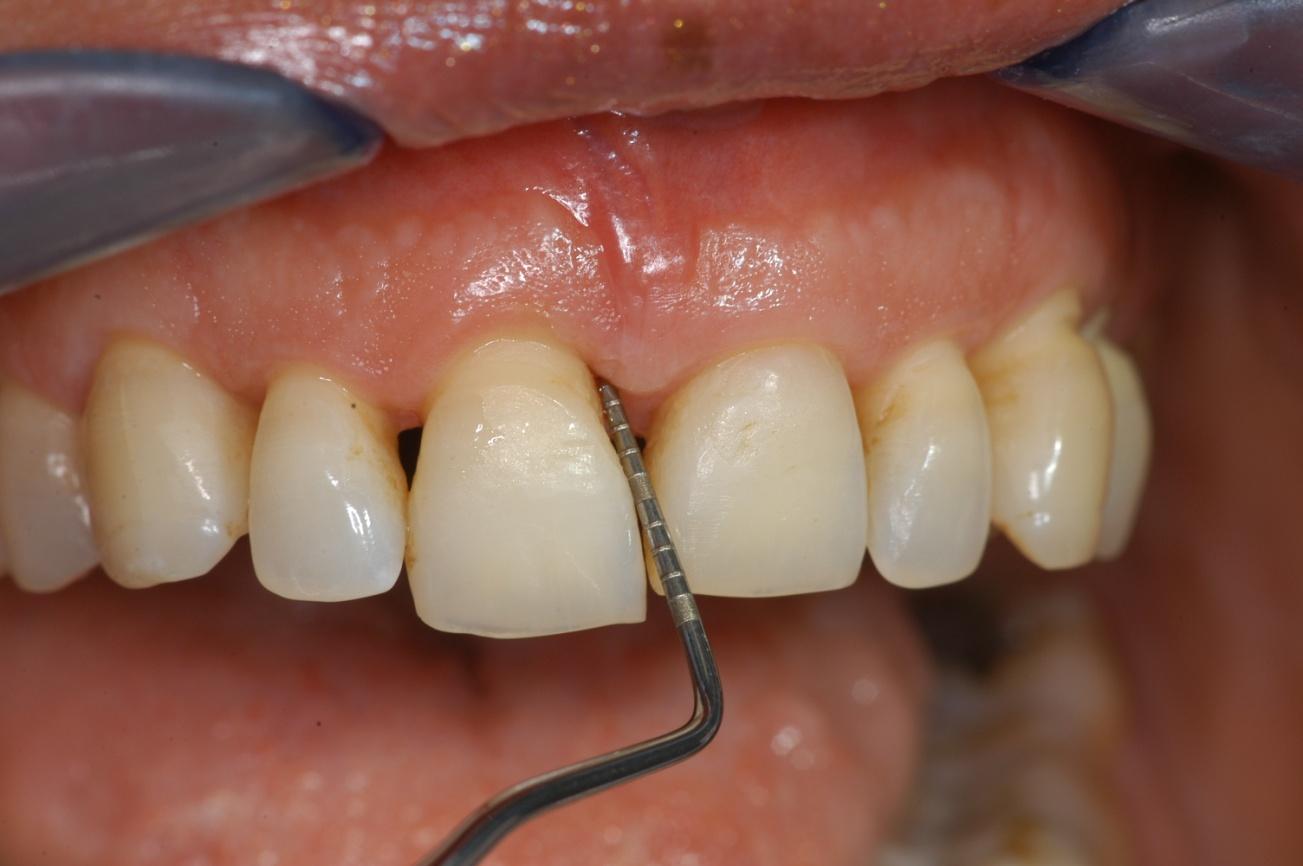
guarigione a 6 mesi: sondaggio ridotto di 5mm
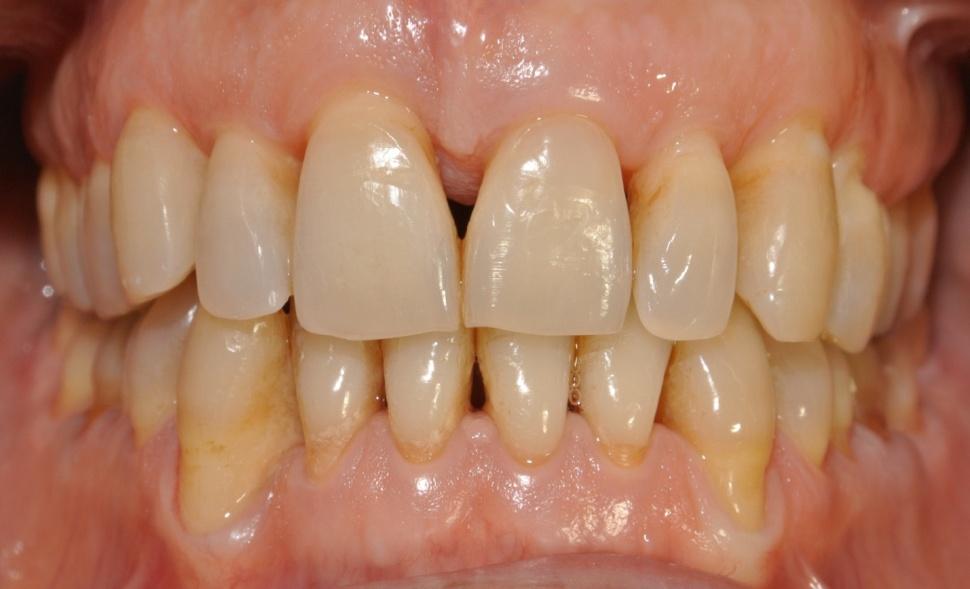
intrusione ortodontica e riallineamento del dente estruso
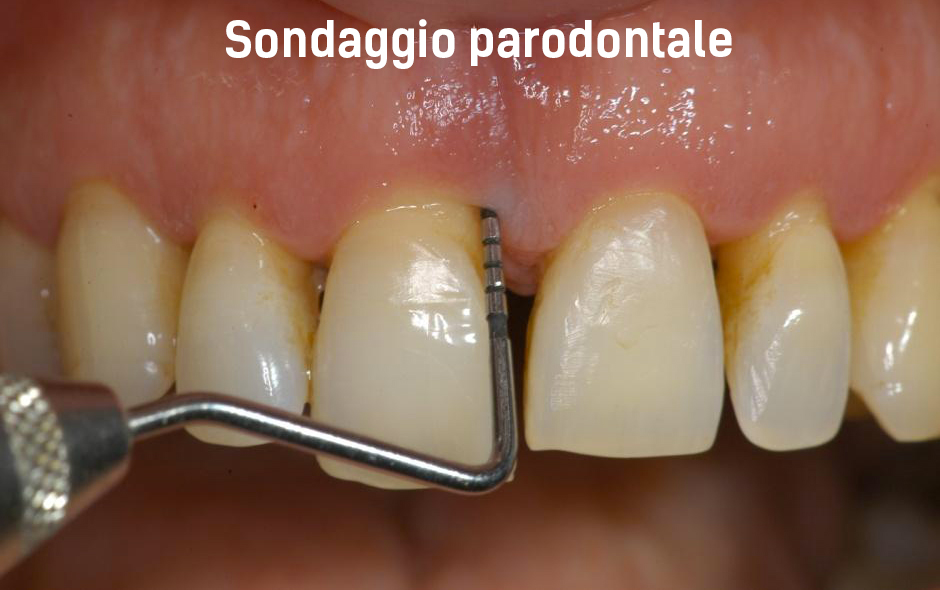
Sondaggio parodontale
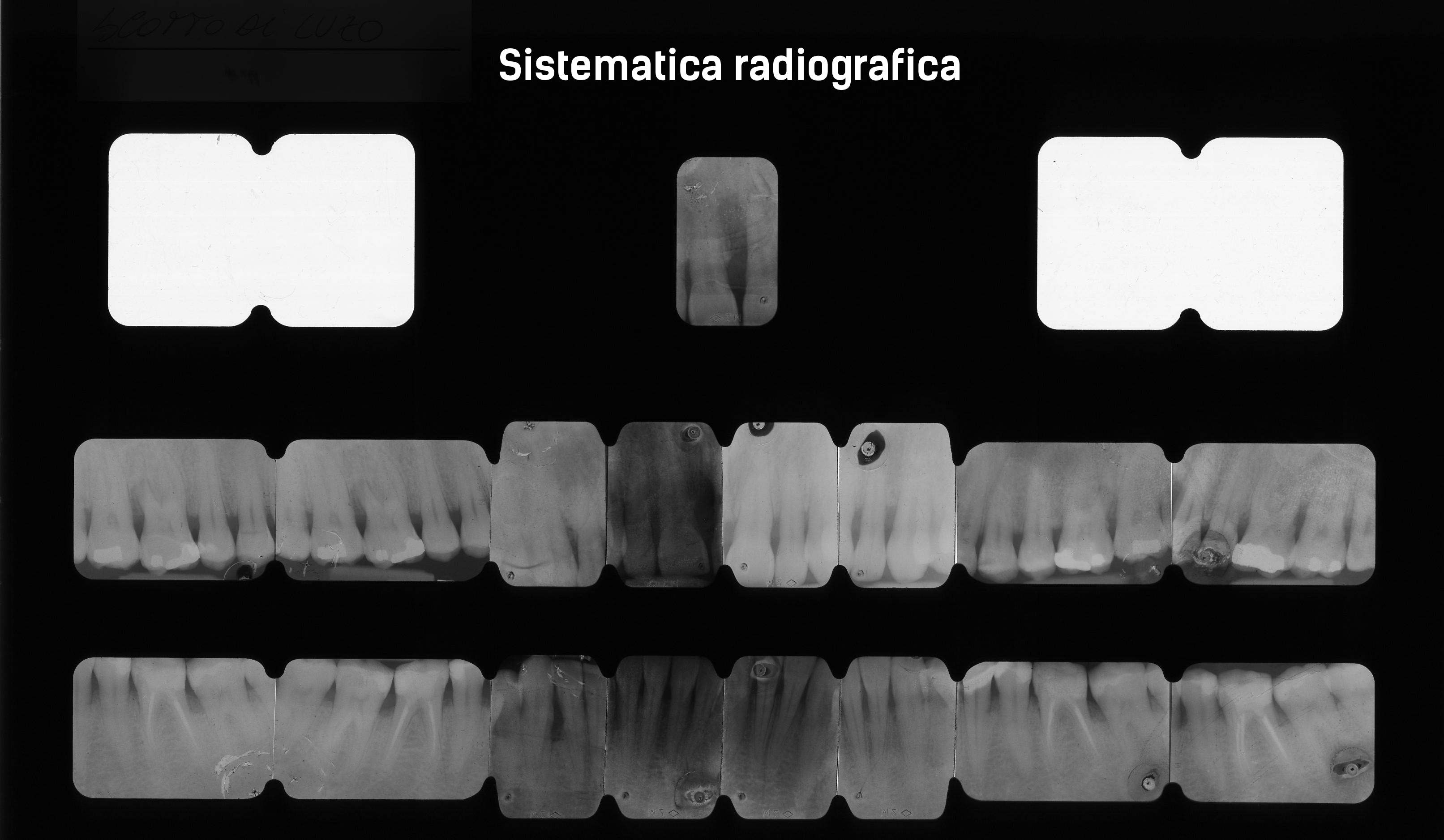
Sistematica radiografica
.jpg)
Prima
.jpg)
Dopo
Prima

Dopo